La Société française de médecine d’urgence a publié des recommandations formalisées d’experts (RFE) sur la prise en charge des plaies aiguës en structure d’urgence. Elaboré via une revue de la littérature internationale exhaustive et avec des experts de différentes sociétés savantes françaises, ce référentiel donne aux soignants et à la population des éléments clairs, simplifiant les soins de la plaie aiguë en urgence.
[signinlocker id= »343225″]
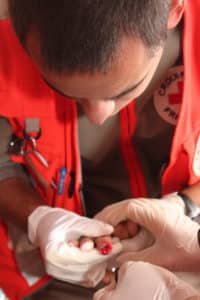
Les plaies complexes qui concernent les yeux, le visage, les organes génitaux et les mains doivent bénéficier d’un avis médical en urgence. © Nicolas Lefebvre
Nombreuses et diverses, les plaies représentent un peu plus de 10 % des motifs de recours à une structure des urgences en France. La prise en charge des plaies aiguës s’inscrit dans le quotidien des soignants de l’urgence. Le plus souvent traumatiques, elles sont nombreuses à être prises en charge par des secouristes, infirmiers, médecins libéraux et pharmaciens sans passer par l’hôpital.
Elles imposent toujours de s’assurer que le patient est à jour de sa vaccination contre le tétanos. Choisir une stratégie de soins d’urgence lors de la prise en charge pré-hospitalière des plaies aiguës simples ou complexes, s’avérait difficile du fait d’absence de consensus clair. Ces RFE apportent des solutions de prise en charge, épargnant des soins, de la douleur et limitant les coûts. Le soignant doit se positionner comme un support à cette cicatrisation naturelle et non un substitut. Son action va limiter les aléas, les impasses de cicatrisation, permettre une réhabilitation rapide cutanée tout en limitant l’altération esthétique irrémédiable.
>> LIRE AUSSI – Plaies : les règles d’une bonne cicatrisation >>
Aborder la plaie et son propriétaire
La pertinence de la classification d’une plaie en urgence n’est pas toujours facile, plus encore en dehors de l’hôpital dans un contexte de stress émotionnel et physique, mais aussi par la possibilité d’existence d’autres lésions plus ou moins vitales à prioriser. Le risque infectieux est-il faible ou élevé ? L’entretien avec anamnèse et antécédents du patient est systématique, suivi d’une inspection notant la localisation, l’aspect et l’importance de la plaie. Il s’agit de reconnaître les plaies graves, par leurs présentations polymorphes ou par leurs localisations particulières. Si coupure et abrasion sont des plaies évidentes, l’écrasement cutané porte son devenir inéluctable par les éléments d’ischémie et de cisaillement propices à une évolution cicatricielle défavorable. L’évaluation initiale d’une plaie ne peut faire l’objet d’un simple « coup d’oeil » de la part du secouriste pour être classifiée de simple tant elle le sera a posteriori.
En pré-hospitalier un simple soin sera le plus souvent suffisant, non prioritaire – et à juste titre – face à d’autres lésions plus vitales d’un patient poly-agressé. Certaines plaies s’imposent d’emblée comme étant graves et nécessitant un contact médical, typiquement les morsures et les plaies à risque infectieux élevé.
Les plaies très douloureuses (du tronc, du périnée, du cou, du cuir chevelu, les amputations ou de membres intarissables par les moyens usuels d’hémostase du secouriste) indiquent généralement une régulation par le SAMU centre 15 pour une éventuelle prise en charge médicalisée pré-hospitalière. C’est aussi le cas de l’« urgence à la peau », fractures ou luxations fermées (notamment au tiers inférieur de jambe ou de cheville) avec tension cutanée majeure, source de plaies secondaires redoutables en terme de pronostics esthétique et fonctionnel si le membre n’est pas remis dans l’axe au plus vite. Enfin, les plaies complexes concernant les yeux, la face (dont oreille, bouche, lèvre), les organes génitaux externes et les mains (face palmaire particulièrement) doivent bénéficier d’un avis médical en urgence.
Aborder la cicatrisation
La peau est souvent décrite par trois couches : l’épiderme, le derme et l’hypoderme, en oubliant une première couche composée d’un film microbien saprophyte à la flore commensale bien à nous. Notre peau est en effet totalement et constamment recouverte d’un manteau de microbes inoffensifs habituellement (staphylocoques, corynébactéries, etc.)
[dropshadowbox align= »center » effect= »lifted-both » width= »auto » height= » » background_color= »#ffffff » border_width= »1″ border_color= »#dddddd » ]Le soignant doit se positionner comme un support à cette cicatrisation naturelle et non un substitut[/dropshadowbox]
Cette « écologie microbienne » peut être le point de départ d’une infection si des germes sont introduits dans et sous la peau par un traumatisme. Ce film permet une protection par compétition des bactéries non connues et potentiellement pathogènes du corps. La contamination est immédiate du lit de toute plaie par ces germes habituels et venant la recouvrir et la rendre parfois peu accessible aux antiseptiques en l’absence d’un lavage mécanique. Le maintien de la plaie humide facilite la prise en charge initiale dans toutes ses étapes, notamment de détersion de la plaie.
Dans la plaie aiguë se rajoute des germes extérieurs et divers corps étrangers (vêtements, terres, cailloux, végétaux, etc.) qu’il faut éliminer. La cicatrisation normale de première intention est la fermeture par suture. Elle ne peut réussir qu’en l’absence de contamination par des microbes virulents (morsure par exemple non accessible au lavage) et après détersion des résidus cutanés morts ou contus. La suture fait affronter les berges sans hématome qui favorise l’infection et limite le résultat esthétique. La cicatrisation normale de deuxième intention est le résultat de l’évolution spontanée de la plaie aiguë ou chronique en trois phases : détersion, bourgeonnement puis épidermisation. Le corps va tenter d’éliminer la contamination par une réaction inflammatoire. Initialement, les vaisseaux se dilatent pour amener les acteurs de cette détersion, offrant le spectacle d’une lutte de nos défenses immunitaires contre l’agresseur (chaleur, rougeur, douleur, tuméfaction, etc.) dont les morts de part et d’autre s’agrègent aux corps étrangers pour constituer le pus. L’inflammation persistant, et en l’absence de possibilité d’évacuation, il y a séquestration au sein d’un abcès.
Prise en charge et conditionnement vers l’avis médical ?
L’enjeu de tout primo-intervenant est de mettre en place au plus vite les conditions optimales à une réhabilitation cutanée en évaluant le risque infectieux « en fonction de l’agent vulnérant, de son caractère pénétrant, de sa localisation, des comorbidités et de l’accessibilité au lavage et à la détersion ».
Support de la cicatrisation naturelle, le soignant doit limiter la charge en corps étranger dans le lit de la plaie. Toute plaie difficilement accessible à un lavage à l’eau contrôlée rentre dans la définition d’une plaie à haut risque infectieux et nécessite un avis médical. Un tel lavage en quantité suffisante est la principale étape de la prise en charge d’une plaie aiguë. L’usage d’un savon, de type savon de Marseille, est le vecteur d’une détersion mécanique augmentant la qualité du lavage. Face à une plaie franche à risque infectieux faible, il n’est pas retrouvé dans la littérature d’étude de supériorité significative dans l’usage d’un antiseptique comparé à de l’eau stérile, ou de l’eau du robinet contrôlée. Sur les plaies à risque infectieux élevé, l’usage d’un antiseptique est conseillé. La décontamination se fait de la zone la plus propre à la zone la plus sale. Il faut contrôler tout apport extérieur de germes par le lavage des mains, l’usage de lotions hydro-alcooliques, de gants de protection, etc.
[dropshadowbox align= »center » effect= »lifted-both » width= »auto » height= » » background_color= »#ffffff » border_width= »1″ border_color= »#dddddd » ]Certaines plaies s’imposent d’emblée comme étant graves et nécessitant un contact médical, typiquement les morsures et les plaies à risque infectieux élevé.[/dropshadowbox]
A l’issue du lavage, la plaie devra donc être maintenue en milieu humide par une compresse humide ou une interface vaselinée ou siliconée pour un retrait atraumatique tout au long de la prise en charge et préparer à la détersion et à l’exploration médicale.
Principes et nouveautés au service d’urgence hospitalier
En cas de plaie ou d’hémorragie importante, l’Infirmier d’orientation et d’accueil (IOA), alerté par le secrétariat, juge du degré de gravité et décide du parcours du patient : installation en salle d’accueil d’urgence vitale ou circuit classique. L’IOA réalise une première approche de l’état général du patient, de sa douleur et de la plaie. Sur protocole anticipé, il peut lui administrer une analgésie orale, réaliser un premier lavage selon les principes évoqués, mettre en place une anesthésie locale (crème, patch, spray) afin de faciliter le bilan lésionnel, l’exploration et la détersion futures.
Le trempage des plaies dans un bain antiseptique n’a aucun intérêt. L’eau courante hospitalière, étant contrôlée en France, ou l’eau minérale en bouteille sont à privilégier pour le lavage. La pratique de l’asepsie sur peau saine garde toute sa pertinence pour l’anesthésie locale ou régionale peau saine. L’antisepsie reste donc seulement discutée dans les plaies à risque infectieux élevé. Certaines plaies nécessitent de facto un avis spécialisé épargnant au médecin une exploration. Toute attente d’un soin impose une couverture par une compresse humide jusqu’au pansement final.
L’antibiothérapie locale n’a plus d’indication. Par voie orale, elle reste envisagée au cas par cas. En l’absence de preuve suffisante, seules les plaies par morsures imposent un traitement antibiotique systématique.
Fréquemment, le patient ne connaît pas son statut vaccinal antitétanique. De la réalisation d’un test rapide IOA découle l’injection d’un vaccin, voire d’immunoglobulines. Le risque de contamination par la rage est quasi nul en France (chauve-souris et animaux d’importation). La surveillance de l’animal en cause indiquera une éventuelle vaccination. La déclaration en mairie est une obligation depuis 2008.
[dropshadowbox align= »center » effect= »lifted-both » width= »auto » height= » » background_color= »#ffffff » border_width= »1″ border_color= »#dddddd » ]Le trempage des plaies dans un bain antiseptique n’a aucun intérêt. L’eau courante hospitalière, étant contrôlée en France, ou l’eau minérale en bouteille sont à privilégier pour le lavage.[/dropshadowbox]
Issu des plaies décrites durant la Première Guerre mondiale, le dogme d’un délai de six heures contre-indiquant la fermeture de toute plaie aiguë, n’est plus. Il n’existe aucune relation dans la littérature entre délai de fermeture et risque infectieux. L’analyse minutieuse du clinicien permet de choisir entre une suture dans les 24 premières heures ou une cicatrisation dirigée, privilégiée en cas de perte de substances cutanées, plaies à haut risque infectieux (dont morsures), dermabrasions. Les suites de soin seront confiées au médecin et à l’équipe paramédicale de proximité, parfois simplement au patient par un lavage simple à l’eau, une surveillance et une protection par un pansement adapté.
Chez l’enfant, les plaies les plus fréquentes sont celles de la tête ou du visage. Il est urgent d’apaiser enfant et parents : hypnose, coanalgésie au protoxyde d’azote, détournement d’attention, succion d’une solution sucrée pour les nourrissons. Les antiseptiques sont à proscrire en dessous d’un mois, et d’application brève et peu étendue de un à trente mois. De par leur cicatrisation rapide, le risque d’hypertrophie est conséquent.

Les personnes âgées doivent être traitées en étant attentif aux pathologies associées, aux prises médicamenteuses et au statut vaccinal. © Nicolas Lefebvre
Les personnes âgées doivent être traitées en étant attentif aux pathologies associées, aux prises médicamenteuses (anticoagulants) et au statut vaccinal (tétanos). Il existe un retentissement sur la cicatrisation lié au vieillissement cutané non négligeable limitant une évolution cicatricielle favorable et imposant une stratégie de fermeture sans tension et précautionneuse rappelée par les recommandations. Chez le diabétique, si l’infection ou l’ischémie n’est pas détectée à temps, 60 % d’entre eux nécessiteront une amputation à distance du traumatisme. Les personnes souffrant de plaies chroniques se présentent aux urgences principalement pour une infection, un saignement ou des douleurs de leur plaie. Seul le motif de consultation sera traité aux urgences, le patient s’inscrivant déjà dans un parcours de soin spécifique.
Face à une plaie aiguë, tout soignant (primo-intervenant ou participant au parcours clinique du patient) n’a d’autre mérite que d’être un support au cycle naturel de la cicatrisation par un lavage et une détersion initiale de qualité, par un maintien en milieu humide entre toutes les étapes de ce parcours clinique initial. Support de sa cicatrisation, le patient est un acteur majeur qui doit être pris en compte immédiatement dans sa globalité médicale et sociale permettant d’optimiser la stratégie cicatricielle pour réduire la durée de cicatrisation et limiter les séquelles fonctionnelles et le préjudice esthétique.
Plaie aiguë : les bons messages
• Haut risque infectieux : mauvaise accessibilité au lavage (quantité et qualité). ex : plaies profondes, punctiforme, morsures, etc.
• Lavage abondant à l’eau contrôlée et détersion mécanique initiale de qualité.
• Couverture humide entre chaque étape de prise en charge.
• Maîtrise constante du risque de contamination exogène.
• Antiseptiques non automatiques.
• Pas de délai de fermeture de la plaie.
Dr Hugues Lefort,
Médecin chef de la structure des Urgences de l’Hôpital d’Instruction des Armées Legouest à Metz (57),
Co-directeur technique du référentiel » Plaies aiguës en structure d’Urgence « ,
membre de la commission scientifique de la SFFPC,
rédacteur en chef adjoint du mediterranean journal of emergency medicine,
membre du comité scientifique de la revue soins et du congrès annuel preuves & pratiques infirmiers
Cathy Cucci-Pascault (infirmière), Julien Antonellis (infirmier), Anne-Claire Bauer (infirmière) HIA Legouest
 Cet article est paru dans le numéro 27 ActuSoins magazine
Cet article est paru dans le numéro 27 ActuSoins magazine
(Dec/Janv/Fev 2018).
Pour s’ abonner au magazine, c’est ICI
Cet article a été publié initialement dans Secours Mag (www.secoursmag.com) que nous remercions pour ce partage.
Plaies Aiguës en structure d'Urgence[/signinlocker]
Avec Simply Vitale 4.0, Cegedim Santé offre aux infirmier(e)s, une autre vision de leur journée sur une nouvelle tablette plus performante. |  |
| Plébiscitée depuis 11 ans par plus de 12.000 infirmier(e)s libéraux, Simply Vitale ne cesse d’évoluer pour optimiser le quotidien des IDEL et répondre aux exigences de leur métier en termes d’organisation, de mobilité et de travail en équipe. Demander une démo |
|





0 réaction