Le fixateur externe est un moyen d’ostéosynthèse utilisé en orthopédie. Il permet le maintien des segments osseux dans la position souhaitée par le chirurgien, en utilisant un système de tiges implantées dans l’os et sortant de la peau – les fiches – reliées entre elles par le corps du fixateur.
[signinlocker id= »343225″]
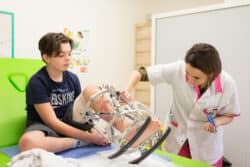
Au centre de rééducation fonctionnelle (CREF) de la Fondation Ellen Poidatz : un fixateur externe permet de ré-axer la partie osseuse chez un patient de 14 ans, victime d’une fracture ouverte du tibia avec perte de substances.© Pascal VO
Quelque soit son modèle, l’utilisation d’un fixateur externe (FE) implique une adhésion du patient et une bonne collaboration de l’équipe soignante pour s’assurer de la bonne tolérance locale et générale du FE et du maintien de son efficacité sur le plan mécanique. Le fixateur externe demeure, malgré les progrès des autres moyens d’ostéosynthèse, une technique utile voire irremplaçable dans de nombreux cas.
Le FE est utilisé essentiellement en traumatologie pour le traitement des fractures complexes (péri-articulaires irradiant à la diaphyse) et les fractures largement ouvertes (stade II et III de Gustilo, voir tableau classification de Gustilo). En cas de polytraumatisme, le FE peut être utilisé de manière transitoire – procédure damage control – avant la réalisation d’une ostéosynthèse par plaque ou clou centromédullaire, quand l’état général du blessé est stabilisé. Le FE sert également en orthopédie programmée adulte ou infantile pour la correction progressive d’une déformation osseuse ou d’une inégalité de longueur des membres importantes. Enfin, il se pratique en cas d’infection osseuse si une ostéosynthèse directe est contre-indiquée ou impossible.
Sommaire
L’anatomie et les montages du fixateur externe
Les fiches
- transfixiantes (figure 2 et 3) ou non transfixiantes (figure 3) ;
- de différents diamètres ;
- de type cylindrique ou conique ;
- recouverte ou non d’hydroxyapatite (substance minérale naturelle de l’os majorant la tenue des fiches par ostéo-intégration), monocorticales (damage control) ;
- munies ou non d’une olive pour empêcher la mobilisation de la fiche.
Le corps du fixateur
- monobloc (figure 1) : connecteur et barre sur le même appareil (ex : Orthofix) ;
- modulaire : connecteur et barre séparés. Il existe des connecteurs barre-barre (figure 2), barre-fiche, ou barreporte fiches (ex : Hoffman II), épiphysaire non transfixiant (ex : ALJ), épiphysaire transfixiant (figure 2) (ex : Sheffield ou Tenxor).
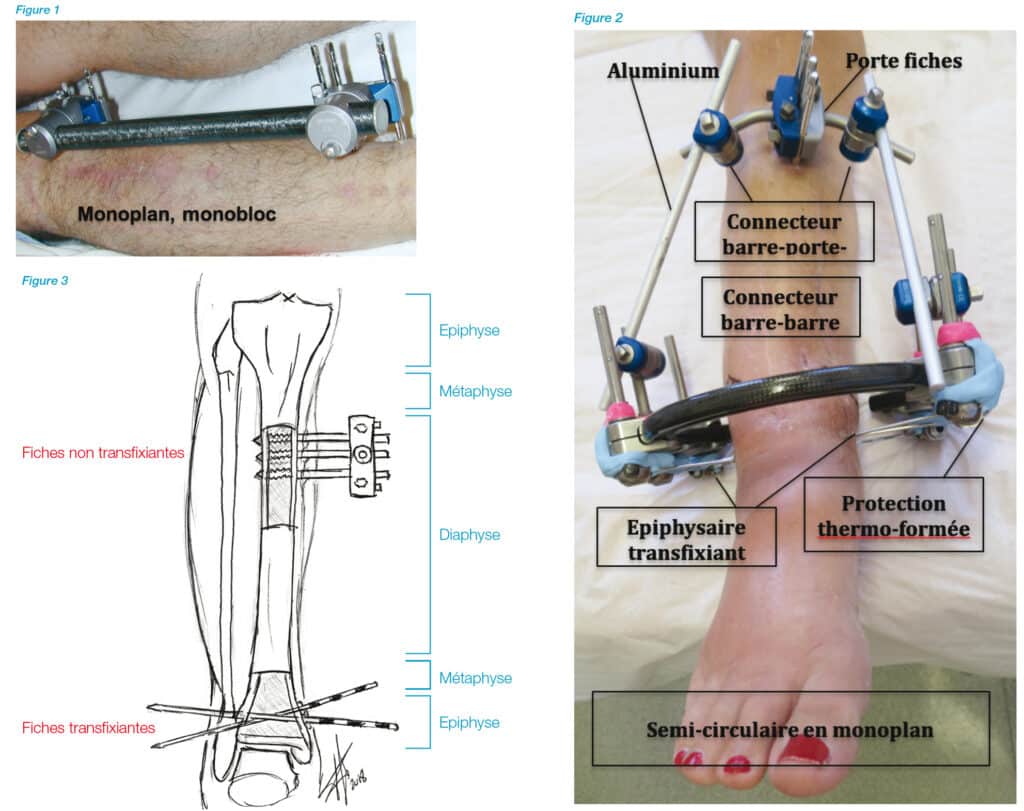
Matériaux
- carbone : léger, radio transparent, amagnétique et jetable ;
- acier inoxydable : rigide et réutilisable ;
- aluminium : léger, radio transparent, oxydable et réutilisable.
Montages principaux
- le plus répandu est en monoplan pour la diaphyse ;
- en semi-circulaire et en monoplan pour l’épiphyse et la métaphyse ;
- en barre latérale pour l’allongement ;
- « minimaliste » avec deux fiches par porte-fiche transitoire dans le cas du damage control ;
- circulaire (voir photo du CREF) ou semi-circulaire à plusieurs anneaux ou articulé pour la correction progressive de déformation.
Avantages, inconvénients et complications du fixateur externe
|
Avantages |
– Stabilité du foyer de fracture |
|
Inconvénients |
– Impact psychologique par la transformation temporaire de l’image corporelle |
|
Complications et traitements |
– Infection principalement au niveau des fiches, secondairement osseuse et articulaire |
Classification de Gustilo
|
Type I |
Ouverture cutanée inférieure à 1 cm avec plaie propre. Petite lésion des parties molles. |
|
Type II |
Ouverture supérieure à 1 cm sans délabrement important ni perte de substance. Légère comminution et contamination modérée. |
|
Type IIIa |
Délabrement cutanéo-musculaire. La couverture du foyer osseux non dépériosté reste convenable. Comminution importante de la fracture. |
|
Type IIIb |
Perte de substance des parties molles exposant l’os dépériosté. Comminution très importante. |
|
Type IIIc |
Associé à une lésion artérielle entraînant une ischémie du membre, avec dégât important des parties molles. |
Les consignes de mobilisation du membre
Les consignes d’appui et de non appui du membre inférieur avec un FE doivent être précisées par le chirurgien qui assure le suivi du patient. Elles varient selon de multiples facteurs, notamment les types de fracture et/ou de fixateur, la distance os-fixateur, le poids du patient, son état général, le degré de consolidation de la fracture, la présence ou l’absence de polytraumatisme sur le même membre ou sur un autre membre et le seuil de tolérance à la douleur.
>> LIRE AUSSI – Plaies : les règles d’une bonne cicatrisation >>
La mobilisation du membre s’effectue en saisissant le membre par le fixateur externe. La durée de traitement est de trois semaines à plusieurs mois. Elle varie selon l’indication et la maturation du cal osseux. L’ablation est souvent effectuée au bloc opératoire et parfois en consultation sous Kalinox®.
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Les soins d’hygiène et d’asepsie
Ils sont quotidiens ou pluriquotidiens. Ils sont le rôle des soignants, des patients et/ou de l’entourage.
Ils s’effectuent en différentes étapes :
- Doucher le FE à l’eau et au savon doux. Les savons ordinaires peuvent endommager les tissus en voie de cicatrisation par irritation des tissus. La douche a une action bactéricide (composition neutre avec ajout de chlore) et une action mécanique, elle est à privilégier.
- Nettoyer soigneusement l’élément de support et les portes-fiches à l’aide d’une brosse neutre de préférence ou de compresses imbibées de doux jusqu’à absence totale de débris organiques.
- Bien sécher l’élément de support, les portes fiches dans tous les interstices et le site d’insertion des fiches par tamponnement.
- Effectuer une asepsie rigoureuse pour éviter tout risque de complication infectieuse, les orifices des fiches étant constamment colonisés par la flore cutanée. L’utilisation du sérum physiologique, avec des compresses stériles ou des cotons tiges, est préférable car l’utilisation d’antiseptiques empêcherait la colonisation bactérienne, phénomène naturel et indispensable à la cicatrisation.
- Assurer une détersion des croûtes qui se forment au niveau du site d’insertion des fiches afin de permettre le libre écoulement des sérosités. L’asepsie des orifices des fiches s’effectue en stérile jusqu’à cicatrisation et pourra, par la suite, s’effectuer à l’aide d’un coton tige à domicile.
- Utiliser des compresses stériles non tissées autour des fiches et sans adhésif car cela rendrait le retrait douloureux et majorerait le risque infectieux, en cas d’écoulement séro-sanglant, les premiers jours. La jonction peau-fiche est à laisser à l’air dès l’arrêt de l’écoulement séro-sanglant afin d’éviter macération et infection.
- Vérifier l’hygiène corporelle et du celle du membre appareillé : pied ou main, ongles et hydratation de la peau.
Surveillances et conduites à tenir
Il est indispensable de prévenir le chirurgien au moindre doute ou signe d’alerte. Les principales complications sont l’infection, une béance à l’orifice des fiches ou une mobilité au niveau des jonctions.
>> LIRE AUSSI – Les pansements et leurs utilisations >>
L’infection
Il s’agit de surveiller des signes généraux comme l’hyperthermie ou des frissons, une rougeur associée à une sensibilité, un oedème, un écoulement ou une douleur à la jonction peau-fiche ou une mobilité de la fiche à la jonction entre l’os et la fiche.
Sur prescription médicale ou sur protocole peuvent être prescrit :
- une solution antiseptique de type Chlorhexidine® à la jonction peau-fiche. Les antiseptiques de type Povidone® iodée ont un effet oxydant sur le métal et sont donc proscrits ;
- un prélèvement en cas d’écoulement, à réaliser avec une seringue sans écouvillonnage au lit du malade ou par le chirurgien au bloc opératoire ;
- une antibiothérapie.
Une béance à l’orifice des fiches
Un pansement primaire de type Alginate (urgosorb®, algosteril®) plus ou moins humidifié au sérum physiologique en fonction de l’exsudat est favorable à la cicatrisation. Il faut en revanche proscrire le tulle gras (jélonet®) qui empêche l’écoulement des exsudats et favorise la macération.
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Une mobilité des jonctions
Celle-ci peut survenir entre les barres et les fiches ou entre les barres et les connecteurs. Il est alors nécessaire de resserrer avec la clé adaptée au modèle ou de bloquer pour éviter le démontage complet et d’adresser le patient au chirurgien. Si la fiche est conique, elle ne peut se revisser.
>> LIRE AUSSI – Les ulcères de jambe, du diagnostic au traitement >>
Acceptation psychologique
|
Aspect psychologique |
Rôle infirmier |
|
Altération de l’image corporelle : |
Écoute des représentations, des craintes, des objectifs, des projets… |
|
Peur du démontage du fixateur et de la douleur lors de la mobilisation du membre par le corps du FE. |
Explications spécifiques : |
Education du patient et de l’entourage
Le patient doit respecter les consignes d’appui et de mobilisation. L’hygiène du corps et des mains doit être rigoureuse et les soins du FE minutieux.
Le patient doit éviter tout contact avec des éléments végétaux, les baignades en piscine et à la plage, la conduite de véhicule et être vigilant à l’hygiène environnementale. Les fiches ne doivent pas être manipulées.
>> LIRE AUSSI – Soigner les plaies de brûlures >>
Il est indispensable d’effectuer une surveillance pluriquotidienne et d’alerter le chirurgien en cas de signe d’infection, de mobilité au niveau des jonctions ou de dégradation de l’état cutané.
Si un allongement est indiqué, la manipulation des vérins s’effectue selon un plan et les manipulations pratiquées sont tracées dans un carnet de suivi.
Conclusion
La prise en charge du FE nécessite l’implication de tous, soignants, patient et son entourage. L’infirmière a un rôle majeur dans la bonne tolérance du FE et de son efficacité. Elle doit pour cela, assurer les soins d’hygiène rigoureux, accompagner le patient et l’entourage dans l’acceptation du traitement et les éduquer.
>> LIRE AUSSI – Les soins de stomies : les stomies digestives >>
A retenir
- Saisir le membre par le fixateur externe pour le mobiliser.
- Pratiquer quotidiennement ou pluri-quotidiennement :
- un nettoyage de l’ensemble du fixateur externe pour retirer la totalité des débris organiques ;
- une détersion des croûtes au niveau de l’orifice des fiches ;
- une antisepsie de l’orifice des fiches au sérum physiologique et, en cas d’infection et sur prescription médicale, avec une solution antiseptique de type Chlorhexidine®.
- Proscrire l’utilisation de compresses autour des fiches dès l’arrêt d’un écoulement séro-sanglant.
- En cas de signes d’infection généraux et locaux et de mobilité de jonctions, alerter rapidement le chirurgien.
- Mettre un bouchon d’aiguille ou une protection thermoformée sur les fiches pouvant être agressives pour les autres parties du corps.
- Tracer dans le dossier du patient.
Marianne SOULES,
Infirmière Cadre de Santé formatrice,
DU Plaies et Cicatrisation
 Cet article est paru dans le n°33 d’ActuSoins Magazine (juin – juillet – août 2019).
Cet article est paru dans le n°33 d’ActuSoins Magazine (juin – juillet – août 2019).
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins pour 14€90/an
Références
• C.Clin-Ouest, CHU de RENES, version novembre 2004, « Hygiène de plaies et pansement, http://nosobase.chu-lyon.fr/recommandations/cclin_arlin/ cclinOuest/2004_plaie_court_CCLIN.pdf
• Laurence Badrikian Hygiène Hospitalière, CHU Clermont-Ferrand, Octobre 2013, http://www. cpias-auvergnerhonealpes.fr/Antennes/Auvergne/Journee/2013/04_10_13/2_prise_en_charge_ plaies_operatoires.pdf
• Laurine Combe, Prise en charge des fractures par fixateur externe : évaluation des pratiques sur un an au Centre Hospitalier de Lens, Thèse en vue du Diplôme d’Etat de docteur en pharmacie, 2017, http://pepite-depot.univ-lille2.fr/nuxeo/site/esupversions/355defcb-ee6d-4b0e-a4b1-aa7c3cd0c9a7
• Groupe Tek-Ped, Pansement et soins patients porteurs d’un fixateur externe, dernière mise à jour avril 2016, https://www.hug-ge.ch/proceduresde- soins/pansement-soins-patients-porteurs-fixateur- externe
• http://www.ch-bretagne-atlantique.fr/lbm/prelvt_ microbio.html
[/signinlocker]
Avec Simply Vitale 4.0, Cegedim Santé offre aux infirmier(e)s, une autre vision de leur journée sur une nouvelle tablette plus performante. |  |
| Plébiscitée depuis 11 ans par plus de 12.000 infirmier(e)s libéraux, Simply Vitale ne cesse d’évoluer pour optimiser le quotidien des IDEL et répondre aux exigences de leur métier en termes d’organisation, de mobilité et de travail en équipe. Demander une démo |
|





0 réaction