La radiothérapie, un des traitements fréquemment employés pour traiter certains cancers, seule ou en association avec d’autres thérapies, repose sur l’exposition du patient à des rayonnements afin de détruire les cellules cancéreuses. Parmi les effets secondaires, elle peut entraîner des radiodermites. Quelle prévention ? Quels traitements ?
Cet article a été publié dans n°46 d’ActuSoins Magazine (octobre 2022).
Il est à présent en accès libre.Abonnez-vous au magazine Actusoins pour 14€90/an
Pour recevoir un magazine complet tous les trimestres, abonnez-vous !
[signinlocker id= »343225″]
Sommaire
Radiodermites
Les radiodermites sont des lésions qui affectent la peau après une exposition aux rayonnements ionisants (photons, électrons…).
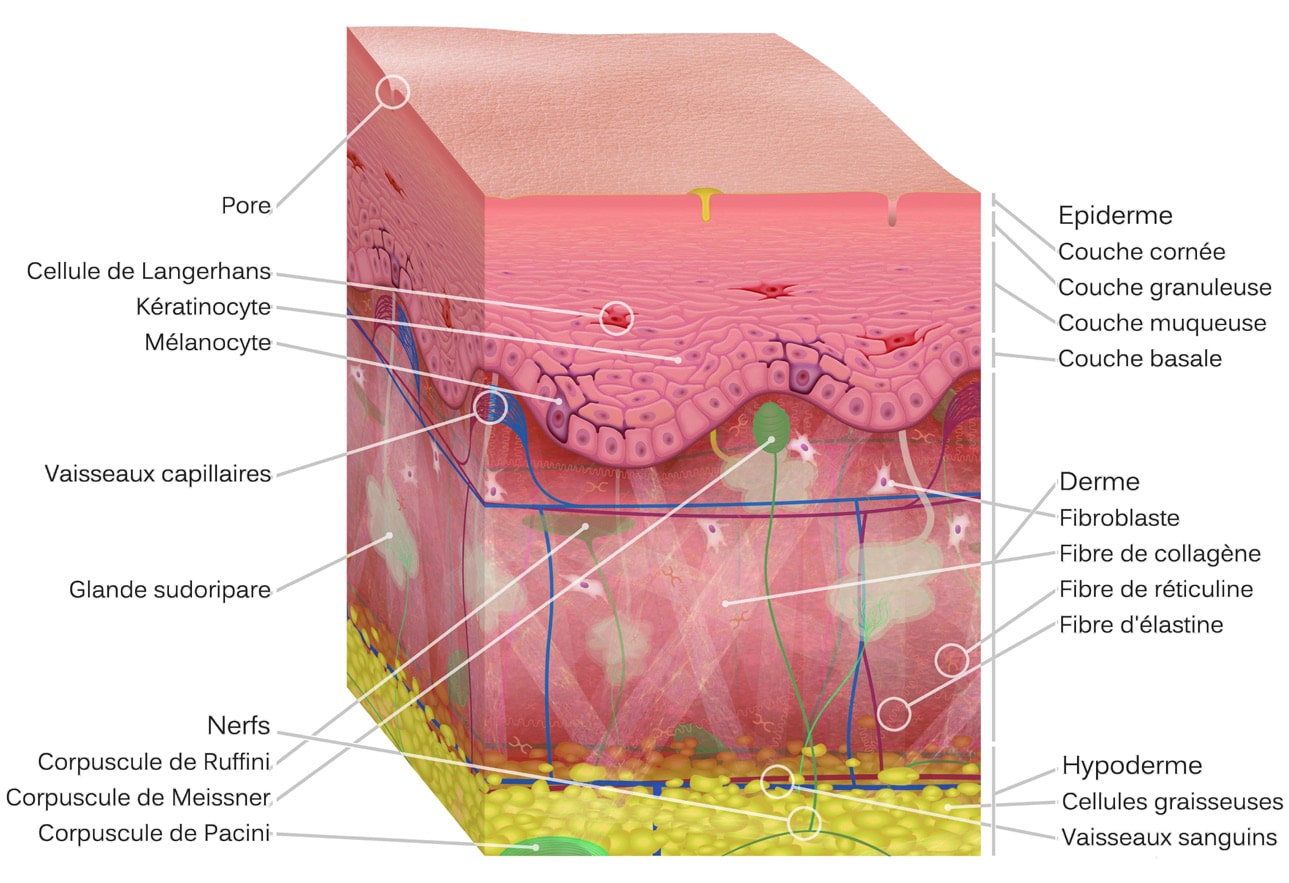
Les kératinocytes différenciés de la couche superficielle de l’épiderme sont radio-résistants. En revanche, les kératinocytes de la couche basale, indifférenciés sont radiosensibles. Lésés par les rayons ionisants, ils ne pourront plus assurer le remplacement des kératinocytes différenciés qui auront achevé leur cycle cellulaire, ce qui explique l’apparition retardée des symptômes.
Il s’agit d’un mécanisme différent des brûlures par ultra- violet et des brûlures chimiques ou thermiques qui lèsent les kératinocytes différenciés de la couche superficielle et donnent donc des lésions précoces (voir schéma ci-contre).
Les radiodermites aiguës apparaissent pendant les six premiers mois après le début des rayons. Elles surviennent en général pendant ou juste après la radiothérapie. Elles sont très fréquentes, peu graves et réversibles. En revanche, les radiodermites tardives, apparaissant entre les six mois après le début jusqu’à trente ans après le traitement sont, quant à elles, occasionnelles mais de gravité progressive et irréversibles.
Radiothérapie : informer les patients
Seule la peau traitée est à risque de réaction. Lors de la consultation médicale pré-radiothérapie, primordiale et obligatoire, le malade est informé des effets secondaires potentiels et de leurs délais d’apparition. Il est mis en garde contre les idées reçues. Par exemple, il doit éviter toute automédication, en particulier l’utilisation de certaines huiles essentielles ayant un effet perturbateur hormonal et donc déconseillées dans les irradiations mammaires en particulier. Il est également utile de prévenir le patient des risques de radio-sensibilisation et d’eczématisation avec certains produits.
La grande règle de base est une hygiène simple comme la douche avec un savon très doux et un séchage minutieux.
Radiodermite : prévention et hygiène
En pratique, l’idéal est d’appliquer au maximum sur la peau des crèmes hydratantes, en couches fines en les faisant bien pénétrer, jusqu’à la veille du premier jour de radiothérapie.
Le jour de la première séance de traitement, il est indispensable de prendre une douche simple avec de l’eau et du savon, de ne surtout pas mettre de crème sur la zone à traiter, en raison du risque d’effet « bolus », et de porter des vêtements amples en coton. Pour une irradiation mammaire, un soutien-gorge en coton de type brassière sans armatures – dont le frottement accentue l’irritation – ni fibres élastiques est conseillé.
Si l’épilation est nécessaire, il faut éviter le rasage et privilégier les ciseaux ou la tondeuse.
Pendant la radiothérapie, il faut lutter contre la macération en portant des vêtements larges, sécher la zone irradiée par un tamponnement délicat, en se méfiant du sèche-cheveux même froid qui pourrait être réglé inopinément sur chaud. Il est conseillé de ne pas mettre de compresses entre le vêtement et la peau, de ne pas utiliser des irritants cutanés comme les parfums ou sprays alcoolisés, du talc, des adhésifs ou des vêtements trop serrés…
>> LIRE AUSSI – Plaies chroniques et peau péri-lésionnelle : l’intérêt des dermocosmétiques >>
Enfin, il faut protéger les marquages (qui permettent aux manipulateurs radio de cibler la zone à irradier) en cas de baignade ou lors de la toilette, éviter les expositions de la zone irradiée au soleil et proscrire les saunas, hammams et gommages durant toute la durée de la radiothérapie et l’année qui suit. Les cures thermales à visée cutanée post-radiothérapie sont en cours d’évaluation.
Il est important de noter qu’aucune étude n’a démontré de manière indiscutable la supériorité d’un traitement préventif ou curatif au sujet des radiodermites. Cette absence de consensus résulte de l’insuffisance d’étude contrôlée ou suffisamment informative.
De nombreux facteurs peuvent favoriser et/ou aggraver la radiotoxicité aiguë : des chimiothérapies concomitantes cytotoxiques, des radiothérapies touchant les zones de plis et/ou la peau est plus fine (régions axillaires, sous-mammaires, périnéales, la tête et le cou), un âge élevé, une immunodépression (médicale ou thérapeutique), un tabagisme, une dénutrition ou simplement un contexte génétique, sans oublier certains médicaments photosensibilisants.
En résumé :
- Le matin avant la séance de radiothérapie : douche avec eau et savon…
- Séance de radiothérapie…
- Retour à la maison et application de crème hydratante…
- Le lendemain matin, douche avant de se rendre à la nouvelle séance de radiothérapie…
Radiodermite : les différents grades de dermite
Il existe une cotation de la radiodermite selon la National Cancer Institute (NCI) :
- grade 0 : absence de toxicité,
- grade I : faible érythème ou desquamation sèche,
- grade II : érythème modéré à vif ; desquamation suintante en plaques, affectant principalement les plis et replis cutanés ; oedème modéré,
- grade III : desquamation suintante en plaques, affectant d’autres zones que les plis et replis cutanés ; saignement induit par des traumatismes ou abrasions mineures,
- grade IV : mise en jeu du pronostic vital ; nécrose cutanée ou ulcération de toute l’épaisseur du derme ; saignement spontané des sites affectés ; indication de greffe cutanée,
- grade V : décès.
Dermite de grade 1
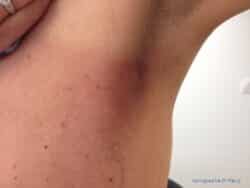
Dermite grade 1
La dermite de grade 1, provoque un érythème discret et indolore. Elle demande des soins d’hygiène simples.
Certaines équipes préconisent l’utilisation de crèmes hydratantes en couche très fines, jusqu’à deux heures avant la séance de radiothérapie, en faisant bien pénétrer la crème, et en prenant une douche juste avant de quitter le domicile pour enlever les résidus de crème. D’autres équipes contre-indiquent formellement les crèmes hydratantes qui pourraient potentialiser l’effet de rayons.
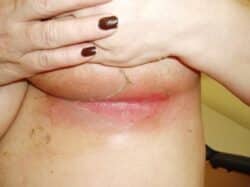
Dermite entre grade 1 et 2 © Corinne Petot
Certaines dermites de grade 1 très érythémateuses, provoquent un érythème plus marqué, avec une desquamation plus ou moins sèche. Les soins d’hygiène resteront les mêmes. Nous pouvons alors appliquer sur la zone irradiée de l’eau 24 heures sur 24 sous forme d’un pansement hydrogel ou limiter la déshydratation naturelle de la peau irradiée et réparer les petites érosions en appliquant 24 heures sur 24 un pansement hydrocellulaire siliconé mince. Ces deux pansements sont à maintenir dans les vêtements, au contact de la zone irradiée, sous un filet tubulaire ou un léger bandage.
>> LIRE AUSSI – Choix du pansement : arbre décisionnel pour la prise en charge des plaies >>
Dermite de grade 2
Dans la dermite grade 2, l’érythème est intense, la peau sensible desquame, provoquant plus ou moins un exsudat pouvant être extrêmement douloureux.
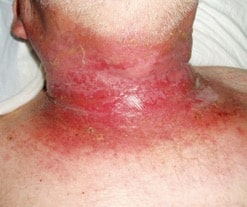
Dermite grade 2. © Corinne Petot
En cas de poursuite du traitement, il est nécessaire d’appliquer sur la zone irradiée de l’eau 24 heures sur 24 sous forme d’un pansement hydrogel. On peut aussi discuter de l’arrêt temporaire de l’irradiation afin de réparer l’intégrité cutané avant de reprendre les séances. L’arrêt est décidé par le radiothérapeute et peut durer huit jours. En cas d’arrêt temporaire et en l’absence d’infection ou de candidose, le traitement des désépidermisations et/ou phlyctènes, au début, comprend un pansement quotidien ou biquotidien, du fait de la présence d’exsudat. Puis tous les deux jours ensuite, un pansement avec une interface (pouvant être grasse pendant l’arrêt des rayons) recouvert d’un pansement secondaire et maintenu par un filet tubulaire ou un bandage léger, les adhésifs étant totalement proscrits… Des antalgiques sont prescrits en association si besoin.
>> LIRE AUSSI – Les pansements et leurs utilisations >>
Dermite de grade 3 et 4
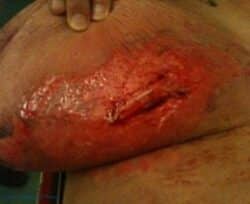
Dermite grade 3. © Corinne Petot
En cas de dermite de grade 3, l’érythème est intense et douloureux. La radiothérapie est interrompue temporairement. Les pansements sont quotidiens ou biquotidiens avec une interface ou un pansement hydrocellulaire siliconé. En cas d’hémorragie, un alginate peut être utilisé au début avant de passer à l’utilisation d’une interface. Si la plaie est extrêmement exsudative, un pansement hydrofibre sera nécessaire sous les compresses et le filet tubulaire.
Dans tous ces cas la récupération ad integrum est la règle dans le mois qui suit la fin de la radiothérapie.
Exceptionnellement, il peut survenir une nécrose cutanée, c’est-à-dire une radiodermite de grade 4. L’interruption du traitement sera alors définitive. Le malade sera orienté vers un service de chirurgie plastique et reconstructive spécialisée.
L’évolution du traitement radiothérapique
La réaction aiguë la plus courante est l’oedème de la zone irradiée.
En cas d’irradiation de la zone ORL, et afin de préserver l’alimentation entérale, il sera préconisé de poser, avant de débuter le traitement, une sonde naso-gastrique ou une GPE (gastrostomie percutanée endoscopique), dispositif dans lequel un tube d’alimentation flexible est placé à travers la paroi abdominale dans l’estomac.
En cas d’irradiation mammaire, presque tous les patients subissent des perturbations du drainage lymphatique à la hauteur du sein irradié qui se manifestent par un gonflement de la peau et des tissus sous cutanés.
Radiodermites tardives ou chroniques
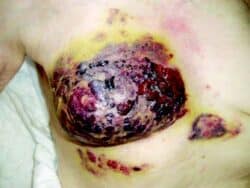
Angiosarcome radio-induit. © Corinne Petot
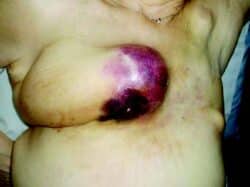
Sarcome radio-induit. © Corinne Petot
Les radiodermites tardives ou chroniques sont difficilement prévisibles mais la fréquence et la gravité augmentent en général avec la dose totale. Elles surviennent des mois voire des années après l’irradiation et s’aggravent avec le temps. Elles peuvent être favorisées par des facteurs déclenchant comme les traumatismes ou des expositions solaires…
Il existe deux types de radiodermites chroniques, la radiodystrophie simple où les lésions finissent par se stabiliser et les radiodystrophies évolutives avec des lésions qui continuent d’évoluer dans le temps sans jamais atteindre l’équilibre cicatriciel, pouvant aller jusqu’à l’apparition de cancers radio-induits et nécessitant une surveillance à vie.
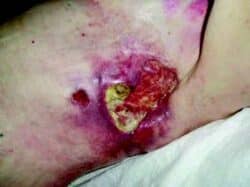
Ostéoradionécrose. © Corinne Petot
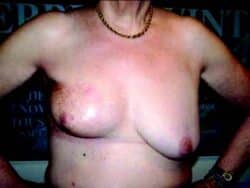
Fibrose sous cutanée et atrophie dermo-hypodermique. ©DR
La radiodystrophie simple associe de façon variable une atrophie épidermique, une dyschromie, des télangiectasies (pouvant être atténuées par des séances de laser), une fibrose dermique (surtout chez les fumeurs, les diabétiques ou hypertendus), une xérose cutanée et la perte définitive des annexes cutanées (glandes sudorales, sébacées, follicules pileux, matrices unguéales…).
La radiodystrophie chronique peut aussi évoluer avec une radionécrose qui touche plus ou moins les structures sous-jacentes (muscles, os…). Son évolution spontanée ne se fera jamais vers la cicatrisation. Sa prise en charge se fera en milieu chirurgical spécialisé. Le risque de cancers cutanés radio-induits (carcinomes basocellulaires, épidermoïdes cutanés, sarcomes, angiosarcomes) justifiera la demande d’un avis spécialisé devant toute lésion suspecte sur la zone irradiée.
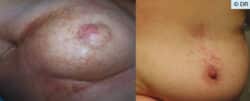
Hyperpigmentation cutanée et télangiectasies. ©DR
Conclusion
La prise en charge des complications cutanées des traitements par radiothérapie nécessite une surveillance dans la phase aiguë du traitement et une prise en charge sur le long terme pour essayer d’anticiper la survenue de complications graves ou définitives par une équipe qualifiée bénéficiant de formations continues.
Corinne PETOT
Infirmière DU Plaies et Cicatrisation
Institut Curie
Abonnez-vous gratuitement à la newsletter Actusoins
Cet article est paru dans ActuSoins Magazine
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Pour s’ abonner au magazine (14,90 €/ an pour les professionnels, 9,90 € pour les étudiants), c’est ICI
Abonnez-vous au magazine Actusoins pour 14€90/an
[/signinlocker]
Avec Simply Vitale 4.0, Cegedim Santé offre aux infirmier(e)s, une autre vision de leur journée sur une nouvelle tablette plus performante. |  |
| Plébiscitée depuis 11 ans par plus de 12.000 infirmier(e)s libéraux, Simply Vitale ne cesse d’évoluer pour optimiser le quotidien des IDEL et répondre aux exigences de leur métier en termes d’organisation, de mobilité et de travail en équipe. Demander une démo |
|





0 réaction